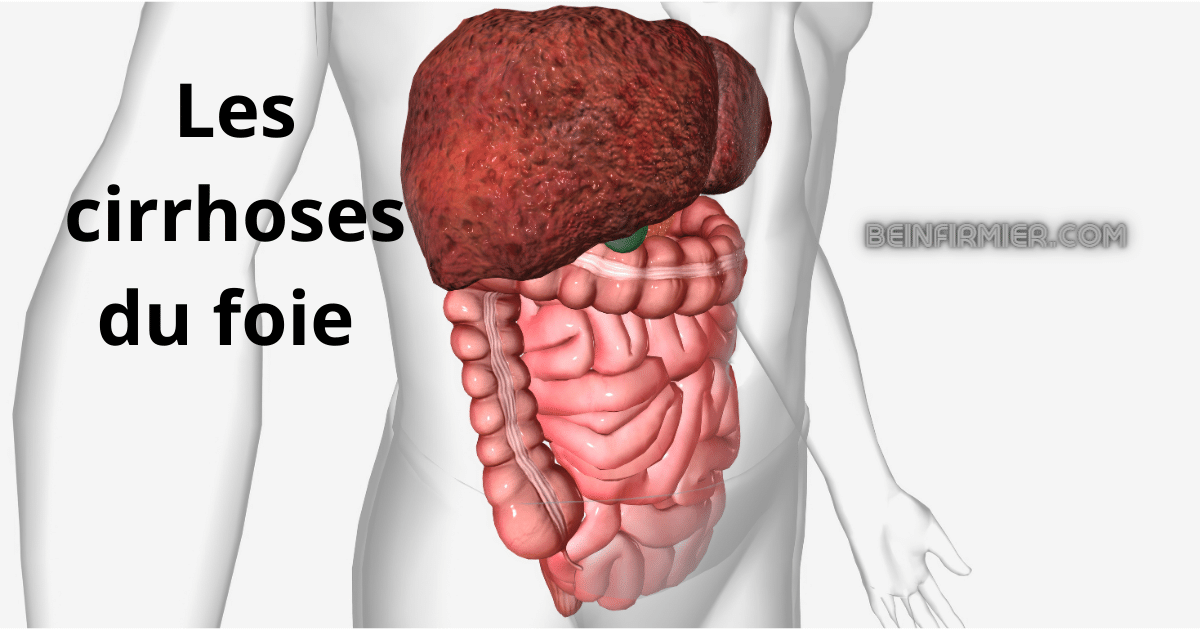
Les cirrhoses du foie : C’est une maladie diffuse du parenchyme hépatique avec une atteinte hépatocytaire, une fibrose et des nodules de régénération.
Etiologies des cirrhoses du foie

1/cirrhoses du foie : cirrhose post-hépatique
-Elles sont secondaires à l’hépatite virale chronique active B ou C.
-L’hépatite chronique active médicamenteuse
-L’hépatite chronique active auto-immune est caractérisée par un syndrome immunologique avec présence d’anticorps anti-muscle lisse, anti-nucléaire et anti-mitochondrie.
2/Cirrhoses du foie post-éthylique

Par un déséquilibre nutritionnel responsable d’une cirrhose, l’alcool entraîne directement ou indirectement une hépatotoxicité.
3/Hémochromatoses
Est causée par une surcharge ferrique de nombreux tissus et organes ainsi qu’une fibrose manifeste au niveau du foie.
4/Maladie de WILSON et cirrhoses du foie
C’est une affection génétique causée par l’accumulation de cuivre dans l’organisme, comme le foie, la cornée et le système nerveux central :
– Elle provoque une surcharge au niveau du foie, ce qui entraîne une fibrose et une cirrhose.
-Au niveau du système nerveux central, il y an un syndrome extra-pyramidal.
-Au niveau de la cornée, il y a un anneau vert péri cornéen nommé anneau de KAYESR FLISHER.
5/Cirrhoses biliaires primitives
Elles surviennent chez les femmes de 40 à 50 ans et sont causées par une obstruction des voies biliaires intra-hépatiques, probablement d’origine auto-immune.
6/Cirrhoses biliaires secondaires
Causés par des obstacles sur la voie biliaire principale
7/Cirrhoses cardiaques
Secondaires d’une insuffisance cardiaque non traitée ou mal traitée, qui peut entraîner une cirrhose par fibrose du tissu hépatique
8/cirrhoses du foie secondaires à la BILHARZIOSE
Le Schistosoma Mansoni peut provoquer une fibrose péri portale majeure et une cirrhose.
SIGNES CLINIQUES
Les signes cliniques résultent de modifications morphologiques du foie, d’insuffisance hépatocellulaire et d’hypertension portale.
CIRRHOSE HYPERTROPHIQUE NON COMPLIQUEE
Elle est découverte à la suite d’un amaigrissement, d’une anorexie, de douleurs à l’hypochondre droit, d’une incapacité à avoir des relations sexuelles ; de marques d’imprégnation éthylique, de brûlures gastriques, de cauchemars zoopsiques, de crampes nocturnes dans les mollets, de pituite matinale = rejet d’un liquide aqueux par expectoration ou régurgitation.
1/EXAMEN PHYSIQUE
Inspection :
-subictère conjonctivale
-Les symptômes de l’insuffisance hépatocellulaire comprennent l’érythrose palmaire et l’angiome stellaire de répartition du territoire cave supérieur.
-Les symptômes d’hypertension portale comprennent une circulation collatérale péri ombilicale.
Palpation :
-L’hépatomégalie est ferme, indolore, globale ou peut être dominante sur un lobe avec un bord inférieur tranchant et une surface lisse ou nodulaire.
-Un signe d’hypertension portale : splénomégalie ;
-Un météorisme ou une légère matité abdominale déclive indique une ascite débutante.
2/EXAMENS COMPLEMENTAIRES
Examens biologiques
-signes d’insuffisance hépatocellulaire :
La diminution du taux de prothrombine
Hypoalbuminémie inférieure à 40 g/l.
Chute accélérée du taux de facteurs V: accélérine
Diminution du taux de cholestérol T
-signes d’inflammation
-signes de cytolyse et de cholestase discret
-immunologie
-autres signes biologiques :
La pancytopénie est associée à une hypertrophie de la rate.
Examen échographique
Les signes d’hypertension portale et la morphologie hépatique
Examen endoscopique
L’existence ou non de varices œsophagiennes, l’existence ou non d’un ulcère bulbaire
Examen radiologique
Le TOGD détermine la présence ou non de varices œsophagiennes.
Laparoscopie
Elle permet de visualiser la forme réelle du foie et de procéder à des biopsies dirigées.
La ponction biopsie du foie
Elle demande une petite préparation du patient et confirme le diagnostic de cirrhose.
Evolutions du cirrhoses du foie

1/Rétention hydrosodée :
L’ascite dans la Cavité péritonéale
L’hydrothorax dans la Cavité pleurale droite, qui est présent dans 5%.
Les membres inférieurs comprennent des œdèmes.
2/Fièvre : doit faire rechercher :
La déshydratation, l’infection, la tuberculinisation et la septicémie
3/Ictère à la bilirubine mixte
4/Hémorragies digestives :
Dues à une gastrite hémorragique, d’un ulcère gastro-duodénal ou d’une rupture de varices œsophagiennes.
5/Encéphalopathie hépatique :
Elle peut être provoquée par une affection, une hémorragie digestive, un traitement diurétique ou l’utilisation de sédatifs, ou elle peut se produire de manière spontanée. Elle commence par des troubles neuropsychiques banaux, tels que l’indifférence, les troubles de l’humeur et du comportement, puis une obnubilation, une confusion mentale, un battement des mains en papillon = FLAPPING TREMOR ; à ce stade, l’odeur de l’haleine est distinctive.
Le patient progresse vers un coma calme, sans signe de localisation et finalement vers la mort.
6/Cancérisation
-Dans 10 à 25% des cas de cirrhoses dues au virus B, la dégénérescence des nodules se produit. Elle est caractérisée par des douleurs dans l’hypochondre droit, une fièvre inexpliquée et une ascite hémorragique.
-Sur le plan biologique, il est caractérisé par une augmentation des phosphatases alcalines de 10 à 30 fois la valeur normale.
Une augmentation de l’alpha foeto-proteine supérieure à 500 μg/ml.
Prise en charge des cirrhoses du foie
CIRRHOSE NON COMPLIQUEE
Alimentation :
- Sevrage de l’alcool
- un régime contenant beaucoup de protides
- un apport normal de glucides et de lipides
- Prévenir l’amaigrissement
Prophylaxie de décompensation
- Combattre efficacement toute infection
- Prévenir les complications infectieuses
- une hygiène de vie saine
CIRRHOSES DECOMPENSEE
Syndrome œdémato-ascitique :
- régime dépourvu de sel
- repos
Si les résultats sont négatifs, un traitement diurétique est administré s’il n’y a pas de contre-indication : hémorragie digestive, diarrhée aiguë, état infectieux, encéphalopathie cirrhotique, ascite infectée.
Si l’ascite est réfractaire et irréductible, il est possible de procéder à une dérivation péritonéo-jugulaire par un traitement chirurgical
Encéphalopathie :
-Encéphalopathie aigue
Traiter les causes déclenchantes : hémorragie digestive, hyponatrémie, infection… soins de réanimation lutte contre l’hyperammoniémie
-Encéphalopathie chronique
Le régime hypoprotidique et lutter contre l’hyperammoniémie provenant de l’intestin.
Hémorragies digestives :
À l’arrivée du malade, des mesures de réanimation sont nécessaires. Les causes les plus courantes sont : la rupture des varices œsophagiennes et l’ulcère gastro-duodénal.
CIRRHOSES PARTICULIERES
-Hémochromatose primitive : Supprimer les aliments contenant beaucoup de fer et prescrire des chélateurs de fer.
-Cirrhose biliaire primitive : Il est nécessaire de procéder à une intervention chirurgicale si secondaire à un calcul, de donner des chélateurs de sels biliaires, et d’une association de corticoïdes et d’immunosuppresseurs.
-Maladie de WILSON : Un chélateur de cuivre





Commentaires récents