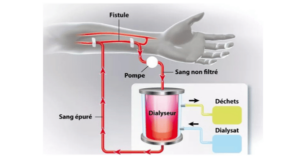
L’ensemble des méthodes d’épuration extrarénale efficaces pour restaurer le « milieu intérieur » d’un patient souffrant d’insuffisance rénale chronique causée par une défaillance des fonctions excrétrices est appelé « hémodialyse ». Il utilise diverses méthodes (hémodialyse, hémofiltration, hémodiafiltration) basées sur des principes fondamentaux (diffusion, convection, adsorption) et qui partagent une circulation sanguine extracorporelle, un module d’échange entre le milieu intérieur et le milieu extérieur (hémodialyseur) et une solution électrolytique qui favorise les échanges.
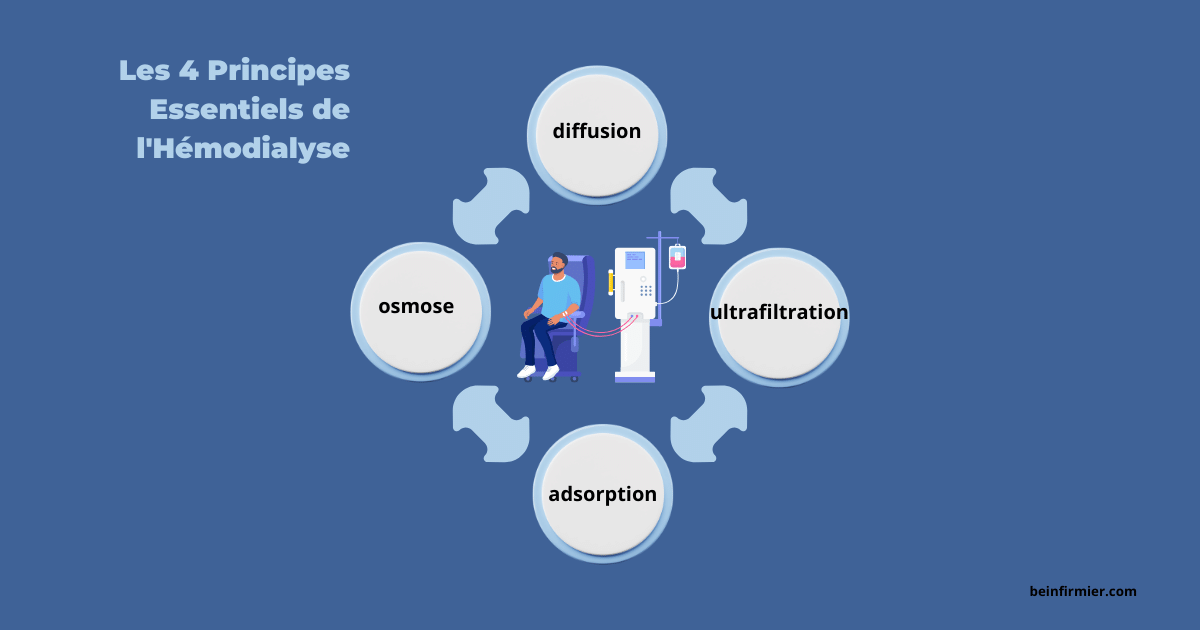
Principe de diffusion en hémodialyse
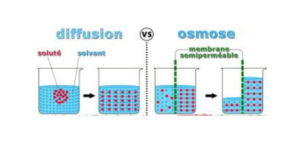
Le transfert passif de solutés sans passage de solvant est appelé transfert par diffusion (ou conduction). Il est le mécanisme principal au cours de l’hémodialyse.
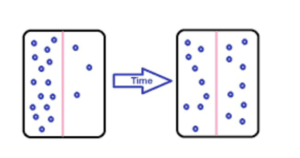
Principe d’ultrafiltration en hémodialyse
L’ultrafiltration, également connue sous le nom de convection, est le transfert simultané du solvant et d’une fraction de son contenu en solutés en raison d’une différence de pression hydrostatique de part et d’autre de la membrane.
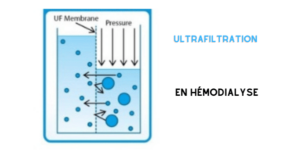
principe d’osmose en hémodialyse
La pression oncotique du plasma augmente progressivement au cours de la traversée du dialyseur en raison de la perte d’eau par ultrafiltration, ce qui entraîne le transfert osmotique du solvant. En conséquence, l’eau et les solutés sont transférés du secteur intracellulaire au secteur interstitiel et au plasma, ce qui réduit le volume sanguin circulant.
Le dialysat est composé comme suit :
-
Sodium
Pour éviter une perte indésirable par diffusion et une perte par ultrafiltration, la teneur en sodium du bain de dialyse doit être au moins égale à sa concentration dans l’eau du plasma. Une hyponatrémie, qui entraînerait une hypotonie, des crampes musculaires et des céphalées, se produirait si la teneur était trop faible.
-
Potassium
La concentration en potassium utilisée est généralement de 2 mmol/l pour permettre l’élimination du potassium accumulé entre deux dialyses.
Cependant, lorsque la baisse de la kaliémie, en fin de dialyse, entraîne la survenue de troubles du rythme cardiaque et chez les patients traités par des digitaliques, un bain enrichi en potassium jusqu’à 3 ou 4 mmol/l peut être nécessaire.
-
Calcium
Il est courant d’utiliser une concentration de 60mg/l (1.50 mmol/l) , mais chez les patients prenant des chélateurs calciques du phosphore et ou des dérivés actifs de la vitamine D et ayant un taux de PTH bas, une concentration plus faible peut être recommandée.
-
Magnésium
Pour éviter une hypermagnésémie chronique, la concentration en magnésium doit être comprise entre 0,5 et 0,7 mmol/l.
-
chlore
La concentration de chlore est égale à la concentration totale des cations diminuée de celle des anions acétate ou bicarbonate pour maintenir la neutralité électrochimique du dialysat. Sa concentration varie entre 110 et 120 mmol/l selon l’utilisation d’un tampon acétate ou bicarbonate.
-
Glucose
Pour éviter la fuite de glucose, source de déperdition énergétique et d’augmentation du catabolisme des acides aminés, en particulier chez les diabétiques et les sujets âgés, le bain de dialyse contient du glucose à une concentration équivalente à celle du plasma.
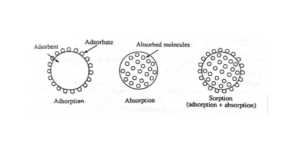
principe d’adsorption
Dans une certaine mesure, la membrane de dialyse peut adsorber des protéines telles que l’albumine, la fibrine, la 2-microglobuline, les fragments de complément activés et des cytokines telles que l’IL-1 et le TNF. Cela s’applique également aux substances fortement liées aux protéines, comme l’homocystéine. Leur extraction du sang est en partie facilitée par ce mécanisme.Une caractéristique unique des membranes hydrophobes est l’adsorption des protéines.
Les systèmes d’hémodialyse actuellement utilisés varient en fonction de la quantité de temps que prennent la diffusion et la convection pour transférer les solutés. Le transfert du sodium et de l’eau est principalement convectif dans l’hémodialyse, tandis que le transfert de la plupart des substances de déchets est diffusif. Au Maroc, cette méthode est la plus courante pour la supplémentation rénale.
Le transport des solutés dans l’hémofiltration (HF) est exclusivement convectif. Le débit d’ultrafiltration doit être élevé, dépassant 10 L/h, pour obtenir un rendement d’extraction efficace des déchets. La perfusion d’une solution isotonique stérile et apyrogène de qualité pharmaceutique dans le circuit sanguin compense cette sortie d’eau et d’électrolytes. La réinjection peut être effectuée soit en haut de l’hémofiltre (mode prédilutionnel), soit en bas de l’hémofiltre (mode post dilutionnel), soit à la fois en amont et en aval de l’hémofiltre.
L’hémodiafiltration (HDF) combine les avantages de l’hémodialyse et de l’hémofiltration en utilisant la convection pour une soustraction efficace des toxines de poids moléculaire élevé et la diffusion pour une extraction élevée des substances de déchets de faible poids moléculaire.





Commentaires récents