Cet article étudie la tuberculose pulmonaire en détail, en commençant par sa définition et les facteurs de risque associés. Ensuite, la bactériologie de la maladie, la façon dont elle se propage, les différents stades de l’infection et les symptômes cliniques. Enfin, l’article traite des techniques de diagnostic, de traitement et de prévention.
1/Définition de la tuberculose:
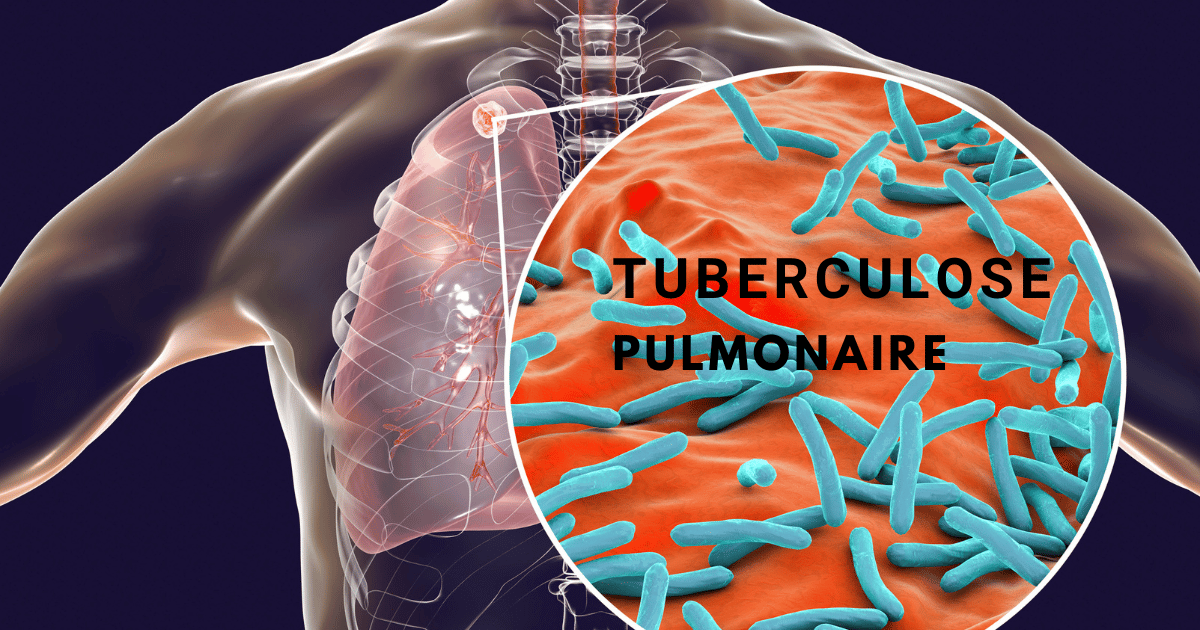
La tuberculose est une maladie infectieuse causée par la Mycobactérie Tuberculose (Bacille de Koch). Les bacilles se propagent dans tout l’organisme et forment autour de chaque foyer bactérien des tubercules. C’est une maladie qui nécessite une déclaration obligatoire.
2/Facteurs de risque de la tuberculose:
Le concept de transplantation (immigrants venant d’Afrique ou d’Asie…).
Le logement est peu salubre.
Milieu socio-économique à faible niveau.
Domaine médical et paramédical (très vulnérable aux contaminations).
Milieu fermé.
L’état immunitaire.
Personnes plus âgées.
3/Bactériologie :
Le bacille de Koch (BK) est la bactérie à examiner. Il s’agit d’une mycobactérie très aérobie : – Mycobactérium tuberculosis hominis chez 99 % des personnes. 1% de Mycobactérium tuberculosis bovis.
Il est possible de le trouver dans :
– l’expectoration du matin au réveil.
– le liquide de tubage gastrique.
– le matériel utilisé pour l’aspiration bronchique.
– le liquide céphalo-le rachidien, ou pleural.
-le suc ganglionnaire des adénopathies.
-Les urines.
4/La transmission de la tuberculose:
Elle est à la fois interpersonnelle et aérienne (très rare en ce qui concerne la digestive), car le BK est présent dans les gouttelettes de salive de Pflüge de la personne contaminée qui tousse et parle. Ainsi, avant la maladie en elle-même, il y a deux stades :
première infection tuberculeuse (primo-infection)
L’infestation peut se limiter au stade des chancres d’inoculation ou se propager lorsque l’immunité diminue.
La primo-infection
Ensemble de symptômes anatomiques, clinique, et biologique pressentie par une personne après la première rencontre avec le BK
Il y’a 2 types de primo-infections :
– La primo-infection latente
– La primo-infection patente
-
P-infection latente :
Le virage tuberculinique (passage d’anergie à allergie en l’absence de vaccination) est la forme la plus courante en raison de la positivation d’une IDR chez un sujet non vacciné. Afin de la diagnostiquer et de la soigner, l’IDR est la seule option car elle est asymptomatique.
-
P-infection patente
Cette évolution se produit généralement chez les nourrissons, les personnes âgées et les personnes immunodéprimées, mais elle est moins fréquente chez les enfants et les adultes jeunes lorsque les défenses immunitaires sont insuffisantes.
Signes cliniques :
Ils sont généralement modérés et peu significatifs : – détérioration de la santé générale (asthénie, anorexie,amaigrissement …) – toux gênante – pneumopathie persistante et non traitée
Signes radiologiques:
– Un chancre opaque et isolé dans un parenchyme sain – adénopathie médiastinale isolée opaque, polylobée hilaire ou sous-hilaire.
– un épanchement pleural – fistule dans le gangliobronchique – Atélectasie provoquée par la compression médiastinale.
Signes biologiques:
– IDR positive.
– Syndrome inflammatoire biologique : VS et CRP augmentés.
– Recherche BK négative.
La tuberculose maladie
Il s’agit de la forme courante, typique et bactériologiquement active, présentant une disposition ulcéro-caséeuse (le microbe crée des trous dans les cavernes et le pus appelé Caséum) et une progression typique apico-caudale (sommet postérieur des poumons). Elle est également radiologiquement évolutive.
Découverte :
– Pendant une analyse radiologique approfondie
Les symptômes typiques comprennent les 3 A (asthénie, anorexie, amaigrissement), des sueurs et de la fièvre. Les symptômes fonctionnels comprennent une toux prolongée (sèche ou productive), des sécrétions de sang et une hémoptysie de 10%. Une asthénie et une fébricule persistante sont laissés par l’épisode pseudo-grippal. Malgré un traitement antibiotique ordinaire, une pneumopathie ne régressant pas ou peu. Bronchites aigües sporadiques
Clinique :
-Les questions à poser comprennent les circonstances de la découverte, un antécédent possible de tuberculose, la vaccination contre le BCG, le milieu socio-familial, les maladies liées, la contraception et le planning familial.
-Les signes physiques peuvent être asymptomatiques complètement ou présenter une pneumopathie aigüe. Le déclenchement peut être extrêmement violent :
-Les symptômes respiratoires comprennent une hémoptysie, une toux accompagnée d’excréments, une pleurésie…
Signes radiologiques:
La radio du thorax présente des nodules et des cavernes en confluence. Les fibroses pulmonaires sont représentées dans une image séquellaire.
La topographie comprend les segments apicaux et dorsaux des lobes supérieurs ainsi que les segments apicaux des lobes inférieurs.
Biologie, bactériologie:
Le syndrome inflammatoire biologique se caractérise par une augmentation de la VS et du CPK, ainsi qu’un IDR très positif. On recherche également le BK dans le sang et l’urine Le BAAR (bacille acido alcoolo résistant) a été examiné directement au microscope.
Bilan pré thérapeutique:
Le résultat de l’hémogramme montre une diminution des leucocytes et parfois une légère anémie, ainsi que la biologie des enzymes hépatiques et rénales. Bilan ophtalmologique et taux d’uricémie
5/La tuberculose miliaire (se produit après une infection initiale mal soignée) :
La forme est due à la dispersion du BK dans les deux poumons en plus d’une atteinte hématogène et hépatique.
Diagnostic par radio.
Signes de découverte
Symptômes généraux:
– AEG
– Symptômes respiratoires (toux, dyspnée… )
-symptômes méningés
Signes cliniques:
– Signes de dissémination (péricardite, inflammation osseuse, péritonite, signes génitaux-urinaires). Hépato-splénomégalie
Signes radiologiques :
Image nodulaire au niveau du thorax
Biologie :
La NFS comprend une hyperleucocytose, une anémie inflammatoire (une diminution des globules rouges)
Une augmentation de la vitesse de sédimentation.
Bactériologie:
– BK dans les tubages gastriques – Une ponction biopsique hépatique a donné des résultats positifs
– Une biopsie transbronchique a donné des résultats positifs
Bilan d’extension:
Le BK est localisé dans le fond de l’oïl et la ponction lombaire.
-dans l’Echo cardiaque du péricarde
-dans Le péritoine (écho abdo)
-Signes urinaires ECBU
-Les signes reproductifs (écho pelvien)
Traitement:
– Trithérapie
-Oxygène
-Hydratation
-nutrition -Environ une année de thérapie
6 /Traitement
- Isoniazide (INH) : Rimifon® (hépato-toxique) est un antituberculeux particulier. Maximum de 5 mg/kg par jour.
- Rifampicine (RFP) : Rifadine® est un inducteur enzymatique qui inactive les AC, la contraception et les corticoïdes. Il s’agit d’un antituberculeux non spécifique.La dose quotidienne est de 10 mg/kg.
- Ethambutol (EMB) et Myambutol® sont des antituberculeux spécifiques qui peuvent être dangereux pour les yeux.La dose quotidienne est de 10 mg/kg.
- Pyrazinamide (PZD), également connu sous le nom de Pirilène® (crise de goutte), est un antituberculeux particulier.La dose quotidienne est de 30 mg/kg.
7/Actions supplémentaires
– 2 semaines d’isolement respiratoire.
– Alimentation hypercalorique.
-Repos et arrêts de travail variables (de 1 à 2 mois).
– Déclaration obligatoire.
– Enquête et dépistage des sujets contacts.
8/Indications thérapeutiques
1) Primo-infection
INH + RFP provoque une chimioprophylaxie sans symptômes pendant 3 à 6 mois. Le traitement pour les symptômes est identique à celui de la tuberculose.
2) Tuberculose maladie
La quadrithérapie dure environ six mois, avec un traitement de quatre produits pendant deux mois, suivi d’INH + RFP pendant quatre mois. Une trithérapie dure environ neuf mois, avec un traitement de trois produits pendant trois mois, suivi d’INH + RFP pendant six mois.





Commentaires récents